- Savoir est essentiel
- Définition
- Indications
- Votre consultation
- Avant l'intervention
- L'intervention
- Après l'intervention
- Le résultat
- Questions à poser
- Fiches informatives
- Vidéos
SAVOIR EST ESSENTIEL….
En tant que patient, vous devez connaître votre intervention. Il est primordial de comprendre les tenants et les aboutissants d’une intervention de chirurgie esthétique. La prise en charge de la Gynécomastie permet de traiter l’excès de glande mammaire que vous ressentez. Cependant, pour de nombreux patients, cette chirurgie permet de « booster » leur estime d’eux et leur confiance. Si vous pensez qu’il est temps de « franchir » le pas, il est alors nécessaire de se poser certaines questions…
A quoi ressemble une gynécomastie ? Pourquoi une prise en charge de Gynécomastie? Et quand ?
Une gynécomastie est définie par une augmentation du volume de la glande mammaire chez l’homme. Elle correspond à une hyperplasie uni ou bilatérale. La plupart du temps, celle-ci est idiopathique, c’est-à-dire qu’il n’existe aucune cause médicale à sa survenue. Dans certains cas, elle peut être en rapport avec un trouble hormonal ou liée à la prise de certains médicaments. Vous pouvez consulter ma communication « Prise en charge des Gynécomasties – Congrès de la SAMCEP – Juin 2015 » pour avoir plus de détails sur cette pathologie.
Dans tous les cas, un bilan sanguin et une consultation avec un endocrinologue sont obligatoires. Ce bilan a pour but de doser les différentes hormones connues, de rechercher une tumeur testiculaire ou hypophysaire. Une échographie mammaire sera demandée afin d’analyser la densité de la glande mammaire et d’éliminer un cancer du sein. Si une pathologie est retrouvée, elle devra être traitée : cette prise en charge adaptée permet, dans de nombreux cas, une régression partielle ou complète de la gynécomastie.
L’augmentation du volume mammaire chez l’homme, notamment en période d’adolescence, est souvent mal vécue et peut poser de nombreux problèmes psychologiques. Cette atteinte physique chez l’adolescent, au moment même où il construit son image d’homme, peut entraîner un repli voire un complexe. La gynécomastie devient un problème si elle ne disparaît pas en quelques mois durant l’adolescence (équilibre œstrogènes/testostérone). Cliniquement, il est fréquemment retrouvé une glande mammaire centrée sur l’aréole, bilatérale, symétrique, de consistance ferme et sensible à la palpation. Les gynécomasties sont à différencier des adipomasties (accumulation de graisse), plus fréquentes, non centrées sur l’aréole, de consistances molles, insensibles, bilatérales et symétriques également. Les deux entités peuvent être associées (adipo-gynécomasties).
Une Prise en Charge de Gynécomastie est pour vous si :
- Vous êtes fatiguée par le sentiment « d’avoir des seins »
- Vous êtes complexé par votre thorax/poitrine
- Vous présentez des douleurs au niveau des mamelons
- Votre gynécomastie n’est pas secondaire à une pathologie
- Vous êtes en bonne santé
- Vos attentes sont réalistes
- Il est primordial de choisir le « bon » chirurgien. La confiance que vous devez avoir en lui doit être totale. Il se doit de vous guider dans votre choix tout en amenant son savoir-faire ainsi que son expérience. Le fait qu’il soit membre d’une société scientifique est souvent gage de qualité.
Comment se déroulent les consultations avec votre chirurgien ?
Quand vous serez décidé à franchir le cap de la consultation, nous nous rencontrerons au sein de mon cabinet au 88 boulevard de Cimiez à Nice. Il est préférable de se rencontrer deux fois avant l’intervention pour bien comprendre la chirurgie.

Lors de la première consultation, un examen clinique de votre poitrine/thorax sera réalisé : les mesures que nous prendrons lors de cette consultation permettront de choisir la meilleure technique pour vous. Je vous poserai également des questions sur vos antécédents médicaux et chirurgicaux ainsi que sur les traitements que vous prenez. Cette première consultation permettra d’échanger sur vos attentes, vos envies et nous permettra d’établir « un plan de route » pour arriver au meilleur résultat possible. Elle permettra également de prendre en compte l’ensemble des paramètres qui font de chaque patient un cas particulier (taille, poids, morphologie thoracique et mammaire, qualité de la peau, musculature, aspect de la glande mammaire). La FEUILLE D’INFORMATION DE LA SOFCPRE (Société Française de Chirurgie Plastique, Esthétique et Réparatrice) vous sera remise ainsi qu’un CONSENTEMENT ECLAIRE spécifique. Le devis sera établi ce jour-là et je photographierai votre thorax.
Lors de la deuxième consultation, je répondrai à la totalité de vos questions. Vous ne devez pas rester avec des questions en suspens… Nous finaliserons ENSEMBLE l’intervention. Votre demande et vos envies associées à mon expérience et à mon savoir-faire nous permettrons de choisir la technique qui permettra de répondre à vos attentes de manière réaliste.
AVANT L’INTERVENTION : COMMENT SE PREPARER A LA CHIRURGIE ?
Afin de compléter l’examen clinique initial, un bilan sanguin complet sera demandé afin de vous opérer en toute sécurité. Un bilan hormonal complet et une consultation avec un endocrinologue seront obligatoires avant tout geste chirurgical.
En cas de surpoids, un régime associé à des exercices physiques seront instaurés car une perte de poids peut faire régresser ou même faire disparaître l’adipomastie et permet d’optimiser le résultat final dans tous les cas.
Avant l’intervention, nous discuterons ensemble de :
- L’impact du tabac sur le résultat de la chirurgie ainsi que de ses complications. Les données scientifiques actuelles sont unanimes quant aux effets néfastes de la consommation tabagique dans les semaines entourant une intervention chirurgicale. Ces effets sont multiples et peuvent entraîner des complications cicatricielles majeures, des échecs de la chirurgie et favoriser l’infection du site opéré. Le tabac peut également être responsable de complications cardiaques ou respiratoires durant l’anesthésie. Le tabac doit être arrêté au moins 1 mois avant l’intervention et minimum 15 jours post-opératoires.
- L’importance de ne pas prendre de traitement contenant de l’aspirine ou d’autres médicaments anti-inflammatoires dans les 10 jours précédant l’opération (risque de saignement augmenté).
- La prise d’Arnica en pré et post-opératoire afin de diminuer les ecchymoses.
- Votre sortie en cas de prise en charge en ambulatoire, vous devrez être accompagné lors de la sortie ainsi que lors de la première nuit post-opératoire.
Vous verrez le médecin anesthésiste avec le bilan prescrit au plus tard 48 heures avant l’intervention. Nous vous demanderons de rester à jeun (ne rien manger, ne rien boire) au moins 6 heures avant l’intervention car celle-ci se déroule sous Anesthésie Générale.
L’intervention justifie habituellement une hospitalisation d’une journée. L’entrée s’effectue le matin et la sortie est autorisée dès le lendemain. Toutefois, dans certains cas, l’intervention peut se pratiquer en « ambulatoire », c’est-à-dire avec une sortie le jour même après quelques heures de surveillance.
LES ETAPES DE L’INTERVENTION
Etape 1 : L’accueil à la clinique
L’accueil est réalisé par l’équipe infirmière de la Clinique Saint François (l’heure d’entrée vous sera donnée par ma secrétaire auparavant). Tout est mis en place pour que vous soyez détendu pour l’intervention. Une chambre individuelle vous est dédiée. L’infirmière du service vous posera quelques questions administratives afin de préparer au mieux votre accueil. Je vous verrai avant l’intervention pour réaliser les dessins pré-opératoires et refaire le point une dernière fois avec vous sur vos attentes.
Etape 2 : L’anesthésie
Les médicaments anesthésiants vous sont administrés pour votre confort et votre tranquillité. Une Anesthésie Générale permettra de réaliser l’intervention dans les meilleures conditions. Lors de votre réveil, vous serez pris en charge par l’ensemble de l’équipe d’anesthésie pour que vous n’ayez aucune douleur et que celui-ci se passe dans des conditions idéales.
Etape 3 : L’intervention
Le but de la chirurgie est de rétablir au mieux l’anatomie normale avec pour principes :
- Réduire le Volume Mammaire par exérèse chirurgicale directe (mastectomie sous-cutanée) pour les formes glandulaires, ou par lipoaspiration pour les formes graisseuses. Dans les cas de formes mixtes, nous combinerons les deux techniques.
- Diminuer l’excès cutané : généralement, la diminution du volume glandulaire va permettre la rétraction cutanée. Cette rétraction cutanée est favorisée par la lipoaspiration mais elle d’autant plus nette qu’il s’agit d’un patient jeune présentant une peau de bionne qualité. Lorsque l’excédent cutané est trop important, une exérèse avec cicatrices secondaires sera nécessaire.
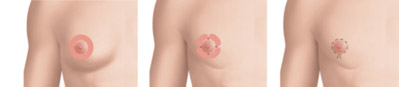
En cas d’excès graisseux avec un petit excès glandulaire, une lipoaspiration sera associée à une résection de la glande par shaving. Un instrument (shaver) sera introduit par une cicatrice de 1cm et permettra de réséquer la glande. De ce fait, les cicatrices sont très courtes (<1cm) et peuvent être situées à distance de la gynécomastie (cachées dans les régions sous-mammaires ou axillaires).
En cas de gynécomastie importante avec excès de peau majeur, les cicatrices seront plus importantes : ces cicatrices seront proportionnelles à l’excès cutané. Elles peuvent être péri-mamelonnaires (autour de l’aréole type Round Block), horizontales voire verticales. Dans les cas extrêmes, il est parfois nécessaire de greffer l’aréole et le mamelon.
En cas d’exérèse importante, un drain peut être mis en place. En fin d’intervention un pansement « modelant » est mis en place avant de mettre une brassière compressive (« boléro ») dès le lendemain. Le temps opératoire varie de 30 minutes à 02h en fonction du type de gynécomastie.
APRES L’INTERVENTION : LES SUITES OPERATOIRES
L’ensemble de l’équipe médicale et paramédicale est là pour faire en sorte que les suites opératoires soient les plus simples possibles. Une prise en charge adaptée de la douleur est mise en place dès votre réveil : un traitement antalgique, adapté à l’intensité des douleurs, sera prescrit pendant quelques jours. Une sensation de « tension » de la poitrine peut être ressentie. Œdèmes, ecchymoses (bleus) et gêne à l’élévation des bras sont fréquents dans les premiers temps. Les signes diminuent de jour en jour, petit à petit. Des crèmes ainsi que des huiles essentielles d’Hélichryse (Immortelle) vous seront prescrites dès la sortie.
Le premier pansement est changé le lendemain de l’intervention par mon infirmière. Un pansement plus léger est mis en place. Si la cicatrisation le permet, un pansement « hermétique » est rapidement mis en place pour vous permettre de prendre une douche. La cicatrice sera laissée à l’air libre dès que possible. Des crèmes à base d’Acide Hyaluronique vous seront prescrites afin d’améliorer la cicatrisation et faire en sorte qu’au bout d’un an (temps de cicatrisation définitive), la cicatrice ne soit presque plus visible. Les fils sont essentiellement internes. Des fils résorbables positionnés en surface « tombent tout seuls » à 15 jours.
La sortie de la clinique a lieu dans la matinée, après le premier pansement. L’ensemble des ordonnances ainsi que des feuilles d’information vous seront remises avant votre départ. La brassière sera à conserver pendant 1 mois jour et nuit.
Il est préférable d’envisager une convalescence avec interruption d’activité d’une durée de 7 à 15 jours si possible. Je vous conseille également d’attendre un à deux mois pour reprendre une activité sportive complète. Dans tous les cas, une FEUILLE D’INFORMATION POST-OPERATOIRE vous sera remise lors de votre sortie de la clinique afin de vous orienter sur les suites opératoires. Cette feuille fait le point sur les soins post-opératoires, l’hygiène, les activités quotidiennes, les activités sportives, l’alimentation ainsi que l’évolution du résultat après l’ablation des pansements.
LE RESULTAT
Le résultat suivant l’intervention est visible IMMEDIATEMENT. Dans les premières semaines, un œdème persiste mais celui-ci se résorbe petit à petit. Le résultat définitif ne peut être jugé qu’à partir de 2 à 3 mois après l’intervention : la peau se rétracte, les tissus deviennent plus souples.
Au-delà de l’amélioration locale, cette intervention a en général un retentissement favorable sur l’équilibre du poids, la pratique du sport et sur les possibilités vestimentaires. Au-delà de ces améliorations physiques, le but de cette intervention est de retrouver une virilité pleine et entière, de « booster » votre confiance en vous et d’être bénéfique sur le plan psychologique.
Des photographies Avant/Après de cas similaires au vôtre vous seront présentées lors de la consultation
Il convient d’avoir la patience d’attendre le délai nécessaire à l’atténuation des cicatrices et d’observer pendant cette période une bonne surveillance. Des crèmes à base d’acide hyaluronique vous seront prescrites pour optimiser la cicatrisation. Toutes les précautions sont mises en œuvre pour diminuer les risques d’imperfections et de complications. Une FEUILLE D’INFORMATION DE LA SOFCPRE vous sera remise en pré-opératoire pour discuter de cela.
En ce qui concerne la stabilité du résultat, plusieurs cas sont envisageables. Pour les formes glandulaires pures, l’exérèse évite généralement la récidive. Cependant une prise de poids importante peut être accompagnée d’une nouvelle augmentation du volume mammaire (adipomastie) et ceci est d’autant plus vrai pour les formes à composante graisseuse prédominante. Il est donc nécessaire de rester en contact avec son chirurgien.
« Chaque patient étant différent, je m’engage à trouver le meilleur compromis entre vos attentes, vos désirs et les possibilités chirurgicales en ma possession.
Lors de notre prochaine rencontre, ne gardez aucune question en suspens, n’ayez aucun tabou sur votre Gynécomastie : connaître ses envies mais également ses possibilités est un grand pas vers la satisfaction finale en chirurgie esthétique. »
Questions à poser à mon chirurgien
Sur mon cas, ma demande et la procédure….
- Est-ce que je suis un bon candidat pour une cure de gynécomastie ?
- Mes attentes sont-elles raisonnables et réalisables ?
- Quelles techniques préconisez-vous dans mon cas ?
- Où avez-vous prévu de positionner la cicatrice et celle-ci sera-t-elle visible ?
- Devez-vous réaliser une lipoaspiration ?
- Est-il possible de réaliser l’intervention en ambulatoire dans mon cas ?
- Que puis-je faire pour améliorer le résultat ? Combien de temps dois-je garder le gilet compressif?
- Quels sont les risques et les complications liés à cette chirurgie ?
- Quel est le coût total de l’intervention ?
- Avez-vous des photographies à me montrer ?
Questions post-opératoires…
- Comment se déroule la période de convalescence et combien de temps après l’intervention puis-je retrouver une activité normale ?
- Quelle sera la surveillance en post-opératoire ?
- Quand le résultat sera-t-il définitif ?
Dans tous les cas, une FEUILLE D’INFORMATION POST-OPERATOIRE vous sera remise lors de votre sortie de la clinique afin de vous orienter sur les suites opératoires. Cette feuille fait le point sur les soins post-opératoires, l’hygiène, les activités quotidiennes, les activités sportives, l’alimentation ainsi que l’évolution du résultat après l’ablation des pansements.



